Monkeypox وائرس ایک وائرل انفیکشن ہے جو Monkeypox وائرس (MPXV) کی وجہ سے ہوتا ہے۔یہ وائرس بنیادی طور پر متاثرہ مواد اور سانس کی منتقلی کے ذریعے پھیلتا ہے۔Monkeypox وائرس انسانوں میں انفیکشن کا سبب بن سکتا ہے، جو کہ ایک نایاب بیماری ہے جو بنیادی طور پر افریقہ میں مقامی ہے۔مونکی پوکس وائرس کے بارے میں مزید معلومات یہ ہیں۔
مختلف ممالک میں مونکی پوکس کا پھیلاؤ:
مشترکہ ECDC-WHO علاقائی دفتر برائے یورپ Mpox سرویلنس بلیٹن (europa.eu)
نگرانی کا خلاصہ
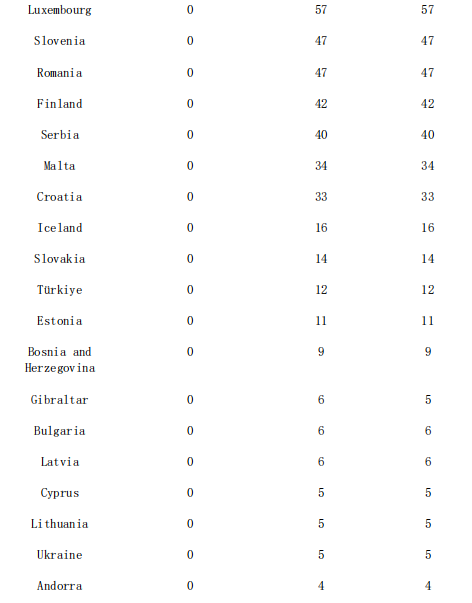
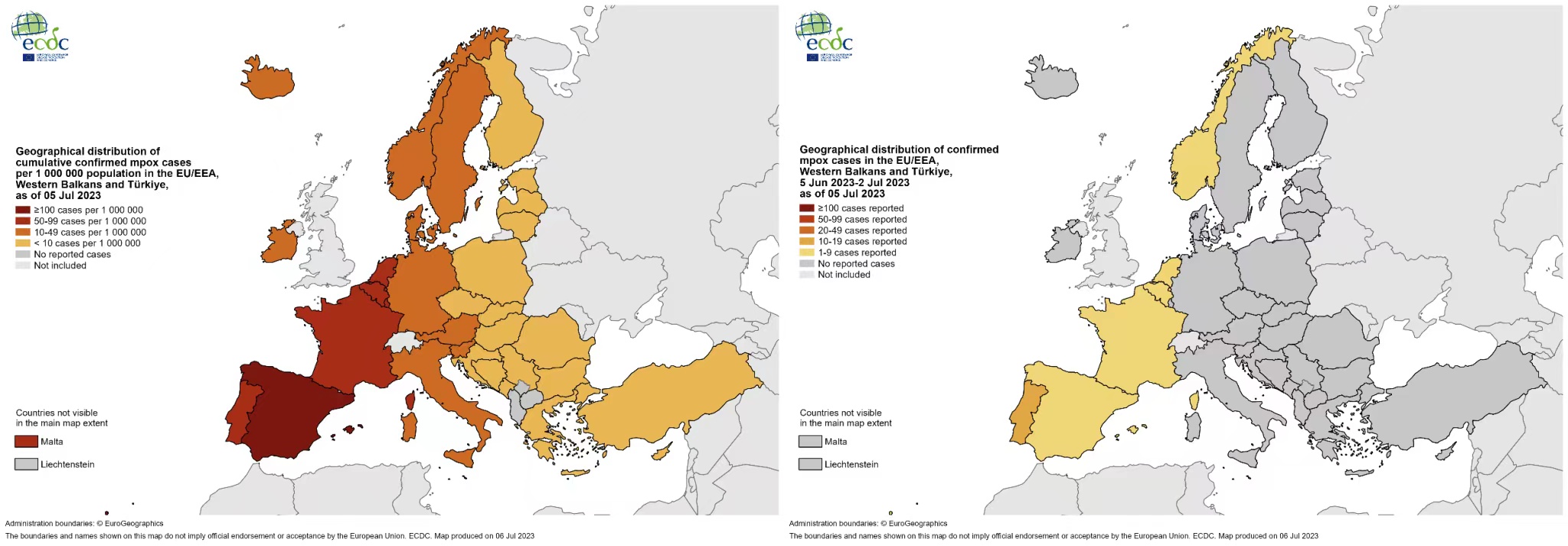
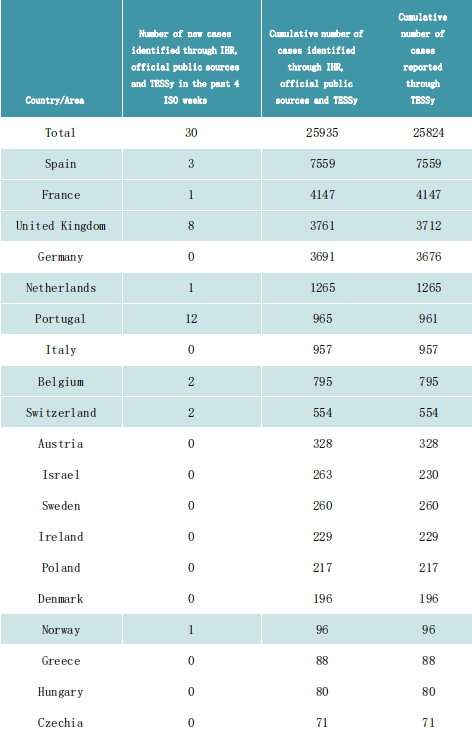
پورے یورپی خطے کے 45 ممالک اور علاقوں سے 06 جولائی 2023، 14:00 تک IHR میکانزم، سرکاری عوامی ذرائع اور TESSy کے ذریعے mpox کے کل 25,935 کیسز کی نشاندہی کی گئی ہے۔پچھلے 4 ہفتوں کے دوران، 8 ممالک اور علاقوں سے ایم پی اوکس کے 30 کیسز کی نشاندہی کی گئی ہے۔
کیس پر مبنی ڈیٹا 41 ممالک اور علاقوں سے 25,824 کیسز کے لیے ECDC اور WHO کے علاقائی دفتر برائے یورپ کو The European Surveillance System (TESSy) کے ذریعے 06 جولائی 2023، 10:00 تک رپورٹ کیا گیا۔
TESSy میں رپورٹ ہونے والے 25,824 کیسز میں سے 25,646 کی لیبارٹری میں تصدیق ہوئی۔مزید برآں، جہاں ترتیب دستیاب تھی، 489 کا تعلق کلیڈ II سے ہونے کی تصدیق کی گئی، جو پہلے مغربی افریقی کلیڈ کے نام سے جانا جاتا تھا۔قدیم ترین معلوم کیس کی نمونہ تاریخ 07 مارچ 2022 ہے اور اس کی شناخت بقایا نمونے کی سابقہ جانچ کے ذریعے کی گئی تھی۔علامات کے آغاز کی ابتدائی تاریخ 17 اپریل 2022 بتائی گئی تھی۔
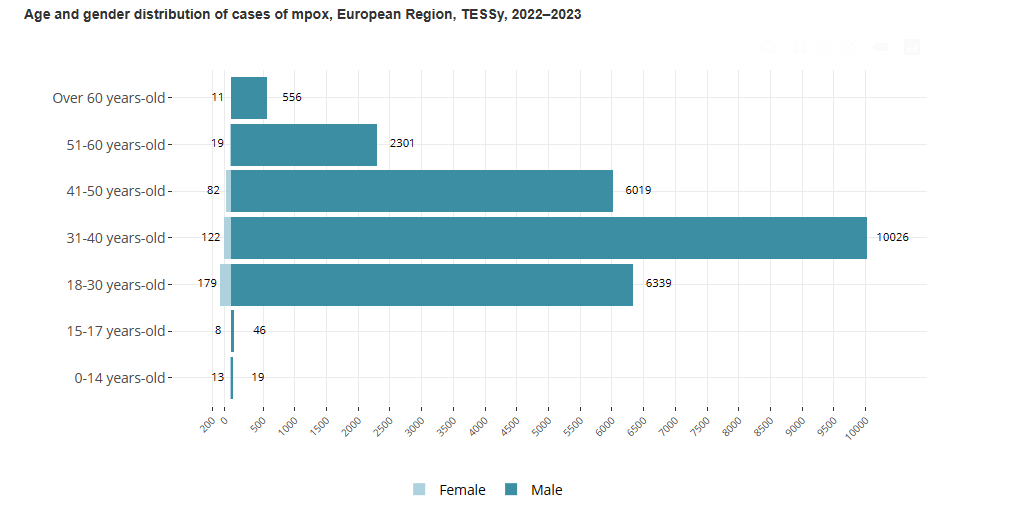
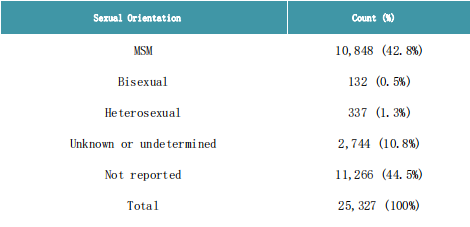
زیادہ تر کیسز 31 اور 40 سال کے درمیان تھے (10,167/25,794 – 39%) اور مرد (25,327/25,761 – 98%)۔معلوم جنسی رجحان کے ساتھ 11,317 مرد کیسوں میں سے، 96٪ نے خود کو مردوں کے طور پر شناخت کیا جو مردوں کے ساتھ جنسی تعلق رکھتے ہیں۔معلوم ایچ آئی وی کی حیثیت کے حامل معاملات میں، 38% (4,064/10,675) ایچ آئی وی پازیٹو تھے۔زیادہ تر معاملات میں ددورا (15,358/16,087 – 96%) اور نظامی علامات جیسے بخار، تھکاوٹ، پٹھوں میں درد، سردی لگنا، یا سر درد (10,921/16,087 – 68%) کے ساتھ پیش کیا گیا ہے۔ہسپتال میں 789 کیسز (6%) تھے، جن میں سے 275 کیسز کو طبی دیکھ بھال کی ضرورت تھی۔آٹھ کیسز کو آئی سی یو میں داخل کیا گیا تھا، اور ایم پی اوکس کے سات کیسز کی موت ہو گئی تھی۔
آج تک، ڈبلیو ایچ او اور ای سی ڈی سی کو پیشہ ورانہ نمائش کے پانچ معاملات کے بارے میں مطلع کیا گیا ہے۔پیشہ ورانہ نمائش کے چار معاملات میں، صحت کے کارکنان تجویز کردہ ذاتی حفاظتی سامان پہنے ہوئے تھے لیکن نمونے جمع کرنے کے دوران جسمانی رطوبت سے دوچار ہوئے۔پانچواں کیس ذاتی حفاظتی سامان نہیں پہنے ہوئے تھا۔ایم پی اوکس کے لیے کلینیکل مینجمنٹ اور انفیکشن سے بچاؤ اور کنٹرول کے بارے میں ڈبلیو ایچ او کی عبوری رہنمائی درست ہے اور یہ https://apps.who.int/iris/handle/10665/355798 پر دستیاب ہے۔
IHR میکانزم اور سرکاری عوامی ذرائع کے ذریعے شناخت شدہ mpox کے کیسوں کی تعداد کا خلاصہ اور TESSy، یورپی علاقہ، 2022–2023 کو رپورٹ کیا گیا
پچھلے 4 ISO ہفتوں میں نئے کیسز رپورٹ کرنے والے ممالک اور علاقوں کو نیلے رنگ میں ہائی لائٹ کیا گیا ہے۔
ایم پی اوکس، یورپی ریجن، ٹی ای ایس سی، 2022–2023 کے مردانہ معاملات میں رپورٹ شدہ جنسی رجحانات کا خلاصہ
TESSy میں جنسی رجحان کی وضاحت درج ذیل غیر باہمی خصوصی زمروں کے مطابق کی گئی ہے۔
- ہم جنس پرست
- MSM = MSM/homo یا ابیلنگی مرد
- وہ عورتیں جو عورتوں کے ساتھ ہمبستری کرتی ہیں۔
- ابیلنگی
- دیگر
- نامعلوم یا غیر متعین
جنسی رجحان لازمی طور پر اس شخص کی جنس کا نمائندہ نہیں ہے جس کے ساتھ کیس نے پچھلے 21 دنوں میں جنسی تعلق کیا تھا اور نہ ہی اس کا مطلب جنسی رابطہ اور جنسی منتقلی ہے۔
ہم یہاں اس جنسی رجحان کا خلاصہ کرتے ہیں جس کی نشاندہی مرد کے معاملات سے ہوتی ہے۔
منتقلی
ایم پی اوکس کی ایک شخص سے دوسرے شخص کی منتقلی متعدی جلد یا دیگر گھاووں جیسے منہ میں یا جننانگوں سے براہ راست رابطے کے ذریعے ہوسکتی ہے۔اس میں رابطہ بھی شامل ہے۔
- آمنے سامنے (بات کرنا یا سانس لینا)
- جلد سے جلد (چھونے یا اندام نہانی / مقعد جنسی)
- منہ سے منہ (بوسنا)
- منہ سے جلد کا رابطہ (اورل سیکس یا جلد کو چومنا)
- طویل قریبی رابطے سے سانس کی بوندیں یا مختصر فاصلے کے ایروسول
اس کے بعد یہ وائرس ٹوٹی ہوئی جلد، بلغمی سطحوں (مثلاً زبانی، فارینجیل، آکولر، جینٹل، اینوریکٹل) یا سانس کی نالی کے ذریعے جسم میں داخل ہوتا ہے۔Mpox گھر کے دیگر افراد اور جنسی شراکت داروں میں پھیل سکتا ہے۔ایک سے زیادہ جنسی ساتھی والے لوگ زیادہ خطرے میں ہوتے ہیں۔
جانوروں سے ایم پی اوکس کی منتقلی متاثرہ جانوروں سے انسانوں میں کاٹنے یا خراشوں سے ہوتی ہے، یا شکار، کھال اتارنے، پھنسنے، کھانا پکانے، لاشوں کے ساتھ کھیلنے، یا جانوروں کو کھانے جیسی سرگرمیوں کے دوران ہوتی ہے۔جانوروں کی آبادی میں وائرل گردش کی حد پوری طرح سے معلوم نہیں ہے اور مزید مطالعات جاری ہیں۔
لوگ آلودہ اشیاء جیسے کپڑوں یا کتان سے، صحت کی دیکھ بھال میں تیز چوٹوں کے ذریعے، یا کمیونٹی سیٹنگ جیسے ٹیٹو پارلر میں ایم پی اوکس کا شکار ہو سکتے ہیں۔
نشانات و علامات
Mpox علامات اور علامات کا سبب بنتا ہے جو عام طور پر ایک ہفتے کے اندر شروع ہوتا ہے لیکن نمائش کے 1-21 دن بعد شروع ہوسکتا ہے۔علامات عام طور پر 2-4 ہفتوں تک رہتی ہیں لیکن کمزور مدافعتی نظام والے لوگوں میں زیادہ دیر تک رہ سکتی ہیں۔
mpox کی عام علامات یہ ہیں:
- ددورا
- بخار
- گلے کی سوزش
- سر درد
- پٹھوں میں درد
- کمر درد
- کم طاقت
- سوجن لمف نوڈس.
کچھ لوگوں کے لیے، mpox کی پہلی علامت ددورا ہے، جب کہ دوسروں میں پہلے مختلف علامات ہو سکتی ہیں۔
خارش ایک چپٹے زخم کے طور پر شروع ہوتی ہے جو مائع سے بھرے چھالے کی شکل اختیار کر لیتی ہے اور خارش یا دردناک ہو سکتی ہے۔جیسے جیسے دھپے ٹھیک ہو جاتے ہیں، گھاو خشک ہو جاتے ہیں، پرت پر گر جاتی ہے اور گر جاتی ہے۔
کچھ لوگوں کو جلد کے ایک یا چند زخم ہو سکتے ہیں اور دوسروں کو سینکڑوں یا زیادہ۔یہ جسم پر کہیں بھی ظاہر ہوسکتے ہیں جیسے:
- ہاتھوں کی ہتھیلیاں اور پاؤں کے تلوے
- چہرہ، منہ اور گلا
- کمر اور جننانگ کے علاقوں
- مقعد
کچھ لوگوں کے ملاشی میں دردناک سوجن یا پیشاب کرتے وقت درد اور دشواری ہوتی ہے۔
ایم پی اوکس والے لوگ متعدی ہوتے ہیں اور اس بیماری کو دوسروں تک پہنچا سکتے ہیں جب تک کہ تمام زخم ٹھیک نہ ہو جائیں اور جلد کی ایک نئی تہہ بن جائے۔
بچے، حاملہ افراد اور کمزور مدافعتی نظام والے لوگوں کو ایم پی اوکس سے پیچیدگیوں کا خطرہ ہوتا ہے۔
عام طور پر mpox کے لیے، بخار، پٹھوں میں درد اور گلے کی خراش پہلے ظاہر ہوتی ہے۔ایمپوکس ریش چہرے پر شروع ہوتا ہے اور جسم پر پھیلتا ہے، ہاتھوں کی ہتھیلیوں اور پیروں کے تلووں تک پھیلتا ہے اور 2-4 ہفتوں میں مراحل میں تیار ہوتا ہے - میکولز، پیپولس، ویسیکلز، پسٹولز۔گھاووں پر کرسٹنگ سے پہلے مرکز میں ڈوب جاتے ہیں۔اس کے بعد خارش گر جاتی ہے۔ لیمفاڈینوپیتھی (سوجن لمف نوڈس) ایم پی اوکس کی ایک کلاسک خصوصیت ہے۔کچھ لوگ بغیر کسی علامات کے متاثر ہو سکتے ہیں۔
ایم پی اوکس کے عالمی وباء کے تناظر میں جو 2022 میں شروع ہوا تھا (زیادہ تر کلیڈ IIb وائرس کی وجہ سے)، بیماری کچھ لوگوں میں مختلف طریقے سے شروع ہوتی ہے۔صرف آدھے سے زیادہ معاملات میں، ددورا دوسرے علامات کی طرح پہلے یا ایک ہی وقت میں ظاہر ہو سکتا ہے اور ہمیشہ جسم پر نہیں بڑھتا۔پہلا گھاو نالی، مقعد، یا منہ میں یا اس کے آس پاس ہو سکتا ہے۔
ایم پی اوکس والے لوگ بہت بیمار ہو سکتے ہیں۔مثال کے طور پر، جلد بیکٹیریا سے متاثر ہو سکتی ہے جس کے نتیجے میں پھوڑے یا جلد کو شدید نقصان پہنچتا ہے۔دیگر پیچیدگیوں میں نمونیا، بینائی کی کمی کے ساتھ قرنیہ کا انفیکشن؛درد یا نگلنے میں دشواری، قے اور اسہال شدید پانی کی کمی یا غذائی قلت کا باعث بننا؛سیپسس (جسم میں بڑے پیمانے پر سوزش کے ردعمل کے ساتھ خون کا انفیکشن)، دماغ کی سوزش (انسیفلائٹس)، دل (مایوکارڈائٹس)، ملاشی (پروکٹائٹس)، جننانگ اعضاء (بیلانائٹس) یا پیشاب کے راستے (پیشاب کی سوزش)، یا موت۔ادویات یا طبی حالات کی وجہ سے قوت مدافعت کم ہونے والے افراد کو ایم پی اوکس کی وجہ سے سنگین بیماری اور موت کا زیادہ خطرہ ہوتا ہے۔ایچ آئی وی کے ساتھ رہنے والے لوگ جن پر اچھی طرح سے کنٹرول یا علاج نہیں کیا جاتا ہے وہ اکثر شدید بیماری کا شکار ہوتے ہیں۔
 جنسی طور پر منتقل ہونے والی بیماریاں
جنسی طور پر منتقل ہونے والی بیماریاں
متعدی مرض
مونکی پوکس وائرس
تشخیص
mpox کی شناخت مشکل ہو سکتی ہے کیونکہ دوسرے انفیکشن اور حالات ایک جیسے نظر آتے ہیں۔ایم پی اوکس کو چکن پاکس، خسرہ، بیکٹیریل جلد کے انفیکشن، خارش، ہرپس، آتشک، دیگر جنسی طور پر منتقل ہونے والے انفیکشن، اور ادویات سے وابستہ الرجیوں سے ممتاز کرنا ضروری ہے۔
ایم پی اوکس والے کسی کو جنسی طور پر منتقل ہونے والا ایک اور انفیکشن بھی ہو سکتا ہے جیسے ہرپس۔متبادل طور پر، مشتبہ ایم پی اوکس والے بچے کو بھی چکن پاکس ہو سکتا ہے۔ان وجوہات کی بنا پر، لوگوں کے لیے جلد از جلد علاج کروانے اور مزید پھیلاؤ کو روکنے کے لیے ٹیسٹنگ کلیدی حیثیت رکھتی ہے۔
پولیمریز چین ری ایکشن (PCR) کے ذریعے وائرل DNA کا پتہ لگانا mpox کے لیے ترجیحی لیبارٹری ٹیسٹ ہے۔بہترین تشخیصی نمونے براہ راست دھپوں سے لیے جاتے ہیں – جلد، سیال یا کرسٹس – جو زوردار جھاڑو کے ذریعے جمع کیے جاتے ہیں۔جلد کے گھاووں کی غیر موجودگی میں، oropharyngeal، anal یا rectal swabs پر ٹیسٹ کیا جا سکتا ہے۔خون کی جانچ کی سفارش نہیں کی جاتی ہے۔اینٹی باڈی کا پتہ لگانے کے طریقے کارآمد نہیں ہوسکتے ہیں کیونکہ وہ مختلف آرتھوپوکس وائرس کے درمیان فرق نہیں کرتے ہیں۔
Monkeypox Virus Antigen Rapid Test Kit خاص طور پر انسانی گلے کی رطوبت کے نمونوں میں مانکی پوکس وائرس اینٹیجن کی وٹرو پتہ لگانے کے لیے بنائی گئی ہے اور یہ صرف پیشہ ورانہ استعمال کے لیے ہے۔یہ ٹیسٹ کٹ کولائیڈل گولڈ امیونوکرومیٹوگرافی کے اصول کو استعمال کرتی ہے، جہاں نائٹروسیلوز میمبرین (T لائن) کا پتہ لگانے کے علاقے کو ماؤس اینٹی مونکی پوکس وائرس مونوکلونل اینٹی باڈی 2 (MPV-Ab2) اور کوالٹی کنٹرول ریجن (C-line) کے ساتھ لیپت کیا جاتا ہے۔ گولڈ لیبل والے پیڈ پر بکری اینٹی ماؤس IgG پولی کلونل اینٹی باڈی اور کولائیڈل گولڈ لیبل والے ماؤس اینٹی مونکی پوکس وائرس مونوکلونل اینٹی باڈی 1 (MPV-Ab1) کے ساتھ لیپت ہے۔
ٹیسٹ کے دوران، جب نمونے کا پتہ چل جاتا ہے، تو نمونے میں موجود Monkeypox Virus Antigen (MPV-Ag) کولائیڈل گولڈ (Au) کے ساتھ مل کر ایک (Au-Mouse anti-monkeypox virus monoclonal antibody 1) بناتا ہے۔ مونوکلونل اینٹی باڈی 1-[MPV-Ag]) مدافعتی کمپلیکس، جو نائٹروسیلوز جھلی میں آگے بڑھتا ہے۔اس کے بعد یہ کوٹڈ ماؤس اینٹی مونکی پوکس وائرس مونوکلونل اینٹی باڈی 2 کے ساتھ مل کر ٹیسٹ کے دوران پتہ لگانے والے علاقے (T-line) میں ایگلوٹینیشن “(Au MPV-Ab1-[MPV-Ag]-MPV-Ab2)” بناتا ہے۔
بقیہ کولائیڈل گولڈ لیبل والا ماؤس اینٹی مونکی پوکس وائرس مونوکلونل اینٹی باڈی 1 بکرے کے اینٹی ماؤس IgG پولی کلونل اینٹی باڈی کے ساتھ مل کر کوالٹی کنٹرول لائن پر لیپت ہو جاتا ہے تاکہ جمع ہو کر رنگ پیدا ہو سکے۔اگر نمونے میں Monkeypox وائرس اینٹیجن نہیں ہے، تو پتہ لگانے کا علاقہ مدافعتی کمپلیکس نہیں بنا سکتا، اور صرف کوالٹی کنٹرول ایریا ہی ایک مدافعتی کمپلیکس بنائے گا اور رنگ پیدا کرے گا۔اس ٹیسٹ کٹ میں اس بات کو یقینی بنانے کے لیے تفصیلی ہدایات شامل ہیں کہ پیشہ ور افراد 15 منٹ کے ٹائم فریم کے اندر مریضوں پر محفوظ طریقے سے اور مؤثر طریقے سے ٹیسٹ کر سکتے ہیں۔
پوسٹ ٹائم: جولائی 25-2023